×
Desideri ricevere notizie dal Centro di Ateneo per la dottrina sociale della Chiesa dell’Università Cattolica del Sacro Cuore?

Fascicolo 2021, 1 – Gennaio-Marzo 2021
Prima pubblicazione online: Marzo 2021
ISSN 2784-8884
DOI 10.26350/dizdott_000015
di Marcello Candelli, Francesco Franceschi
Abstract:
ENGLISH
Il sovraffollamento del Pronto Soccorso (PS) riconosce diverse cause, tra le quali la riduzione delle risorse economiche, il taglio dei posti letto, l’uso improprio dell’utenza ed il mancato potenziamento della medicina territoriale. Il problema deve essere risolto evitando di considerare la salute come un bene commerciale e rifiutando la cultura dello “scarto”, come sottolineato da Papa Francesco. La soluzione va, quindi, affrontata su più livelli: 1) nazionale, con interventi legislativi adeguati 2) ospedaliero, con modelli di risposta che si adattino alle variabili esigenze del PS e 3) umano, in cui medici e pazienti rinnovino quell’alleanza terapeutica necessaria per curare i malati.
Parole chiave: Sovraffollamento, Pronto Soccorso, Emergenza, Alleanza terapeutica, Salute, Sanità, Empatia
ERC: LS7
ITALIANO
Emergency Department (ED) overcrowding is mainly due to the reduction of economic resources, the cutting of hospital beds, the overuse of this facility and the failure to strengthen local medicine. The problem should be resolved by avoiding considering health as a commercial good and rejecting the culture of "waste", as emphasized by Pope Francis. The solution must then be approached on several levels: 1) national, with adequate legislative interventions 2) hospital, with flexible response models suitable for ED needing and 3) human, in which doctors and patients renew their therapeutic alliance necessary to cure the person.
Keywords: Overcrowding, Emergency Department, Emergency, Therapeutic alliance, Health, Healthcare, Empathy
ERC: LS7





Introduzione
In una società orientata verso l’affermazione personalistica, il profitto e la spersonalizzazione dei rapporti causata dalla tecnologia, il rapporto tra medico e paziente è divenuto critico. La facilità di ottenere informazioni sanitarie, associata al rifiuto della malattia della nostra società ha minato la figura del medico. Il taglio dei budget per le spese sanitarie, seppur dovuto a serie motivazioni economiche, non è stato indirizzato all’eliminazione degli sprechi, ma eseguito linearmente e ha portato al sovraccarico lavorativo e all’incremento degli obblighi burocratici del personale, con un allungamento dei tempi di attesa per ricoveri e prestazioni sanitarie. Il problema è particolarmente evidente nei Pronto Soccorso (PS), dove negli ultimi anni abbiamo assistito ad un graduale e inesorabile aumento degli accessi in PS, senza che a questo sia corrisposto un incremento degli spazi e del personale dedito all’assistenza. Con il taglio dei posti letto nei reparti di degenza e la chiusura di molti ospedali periferici, si è anche snaturata la figura del PS, che è divenuto non solo il luogo di diagnosi e cura delle patologie acute e iperacute, ma anche un vero e proprio reparto di degenza, in cui i pazienti soggiornano anche per più di 72 ore. In questo contesto, diventa prioritario garantire l’assistenza sanitaria ai malati, ma si finisce, spesso, nel tralasciare le altre necessità dei pazienti, alimentando così il grado di insoddisfazione generale percepito. Assertività, empatia e comunicazione sono sicuramente i tre principi che porterebbero ad un significativo miglioramento della situazione, ma affinché funzionino, occorre che siano applicati non solo dagli operatori sanitari, ma anche dai pazienti e dai loro familiari. In questo scenario, il personale del PS è chiamato a svolgere un compito importante che va al di là della semplice formulazione diagnostica o terapeutica, estendendosi, invece, alla cura della persona malata, in ogni suo aspetto.
Cattolicesimo e salute
È indubbio che uno degli insegnamenti principali della dottrina cattolica riguarda la cura e l’assistenza ai malati. Non a caso nel 2010 il Pontificio Consiglio per la pastorale degli Operatori Sanitari ha dichiarato che la Chiesa Cattolica gestisce circa il 25% di tutte le strutture sanitarie nel mondo, non solo nei Paesi in via di sviluppo, ma anche in quelli più economicamente progrediti. La radice di questa attività viene dagli insegnamenti di Gesù che ha sempre posto molta attenzione nella cura dei malati ultimi ed emarginati, soprattutto quelli più gravi e affetti da patologie che incutono molto timore. Vi sono, infatti, molti esempi nei Vangeli di Gesù che guarisce il lebbroso, che all’epoca dei fatti era veramente considerato ultimo tra gli ultimi.
In questo contesto la Chiesa Cattolica si è sempre espressa contro l’aziendalizzazione della sanità e la mercificazione del malato, cercando di evitare ciò che può accadere in sistemi capitalistici puri in una società sempre più volta alla secolarizzazione, cioè che il paziente, persona al centro del sistema salute, diventi un mero mezzo di profitto e quindi un cliente o un semplice consumatore. Ecco allora che il rapporto tra medico e paziente si spersonalizza e si snatura sempre di più; il paziente, sentendosi un consumatore, spinto dai sempre maggiori successi della medicina e dalla loro spettacolarizzazione attraverso i mass media, in una società che porta le persone verso il culto dei beni materiali, e che ha paura della morte, mettendo da parte gli aspetti spirituali e allontanandosi dal divino, pensa di avere il diritto non solo alle migliori cure disponibili, ma alla guarigione garantita, mentre la morte non è più vista come un’inevitabile conseguenza della vita e della malattia incurabile, ma un evento causato dalle cure non adeguate fornite dal medico e dall’ospedale.
Cause di iperafflusso in Pronto Soccorso
Il contenzioso legale, che sempre più viene intentato dai pazienti nei confronti dei medici, genera una risposta inappropriata: la medicina difensiva. I medici richiedono esami e prestazioni poco utili o sproporzionati al caso, con il solo scopo di ripararsi da eventuali denunce. La conseguenza principale è l’allungamento delle liste di attesa per l’esecuzione di esami e in PS l’allungamento dei tempi di attesa. Quindi nel PS arrivano pazienti che sul territorio non hanno avuto risposte in tempi accettabili. Questa massa di persone ha la conseguenza di far aumentare i tempi di attesa sia per la prima visita che per la diagnosi e il trattamento di tutti i pazienti presenti. Inoltre, la riduzione dei posti letto dovuta a motivi economici, l’insufficiente numero di letti nei reparti di lungodegenza e post-acuzie, unite allo stile di vita delle famiglie moderne, che non permette più di prendersi cura in prima persona di un anziano malato o non autosufficiente, rende la situazione ancora più difficile. La prima conseguenza è che i pazienti da ricoverare si accumulano in PS in attesa di un posto letto; il personale del PS si trova quindi non più a gestire solo le emergenze ma anche interi reparti ricavati all’interno del PS, in spazi totalmente inadeguati. Questo tempo speso nella cura delle persone in attesa di ricovero sottrae risorse per la valutazione dei nuovi pazienti che si trovano ad affrontare spesso lunghissime attese prima di ricevere le cure e le attenzioni del caso. Vengono, inevitabilmente, richiesti sempre più turni straordinari al personale sanitario, che già opera in un sistema ad alto livello di stress, con conseguente “burn out”. A questo si aggiunge la riduzione del tempo da dedicare alla comunicazione con i pazienti e i loro familiari; la conseguenza è il peggioramento del conflitto tra medico/paziente/familiare, con ulteriore ricorso alla medicina difensiva, che finisce con il peggiorare a sua volta il processo. Il rischio e che paziente e medico si vedono più come nemici che come alleati (figura 1).
Figura 1
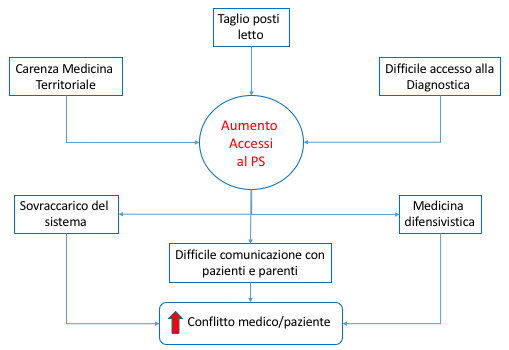
Se il rischio che corriamo è che il medico e il paziente finiscono per perseguire ognuno obiettivi fuorvianti, cosa possiamo fare per ristabilire il principio dell’alleanza terapeutica? Possiamo, a nostro giudizio, intervenire su tre livelli.
Livello macro-organizzativo
Riguarda il governo amministrativo (statale e/o regionale), che deve intraprendere i giusti correttivi, potenziando la medicina territoriale, aumentando i posti letto sia per malati acuti che cronici o nelle RSA per anziani non autosufficienti, assumendo personale sanitario (medico, infermieristico, socio-assistenziale). Questi interventi, ovviamente necessitano di un notevole supporto economico. L’obiettivo principale è di spostare la gestione del malato cronico verso il territorio limitando solo nei casi di impossibilità di un trattamento domiciliare e familiare verso idonee strutture residenziali piuttosto che come spesso accade, negli ospedali per acuti. Ogni vita, e ci piace ricordare le parole di Papa Francesco, è degna di essere vissuta e non deve esistere alcuna differenza tra le persone in base alla loro “utilità”.
Livello ospedaliero
Riguarda l’istituzione di percorsi clinici rapidi sia in fase diagnostica che terapeutica (fast-track), i quali riducono notevolmente le attese dei pazienti e migliorano la mortalità e la morbilità. Riducono la richiesta di esami e aumentano la soddisfazione dei malati. La capacità di una struttura ospedaliera di rimodellarsi in tempi rapidi, in base alle esigenze, è un’altra soluzione al problema. Spesso i PS sperimentano il sovraffollamento anche per eventi esterni (chiusura di un altro PS, incidente che coinvolge numerose persone, epidemie) e l’incapacità di modificare i propri percorsi porta ad una inevitabile sofferenza organizzativa. Altra risposta può essere la creazione di strutture dedite all’osservazione dei pazienti per trattare e gestire malati che non possono essere dimessi direttamente dal PS, poiché necessitano di ulteriori indagini o cure. Sottrarre questi pazienti dalla gestione diretta dei medici del PS migliorerebbe la qualità di vita non solo degli operatori sanitari, ma anche dei pazienti, poiché si vedrebbero gestiti da un personale dedicato.
Livello umano
Occorre intervenire sui giusti comportamenti. Un’importante opzione che possiamo sviluppare è quella di far ritornare i sanitari ad essere persone che si prendono cura dei malati a tutto tondo, che hanno di fronte una persona e non una malattia, che guardano non solo al benessere fisico, ma anche a quello psicologico e sociale dei pazienti. Ristabilire il rapporto di fiducia tra medico e paziente è un compito che tutta la società deve perseguire. Il medico deve, innanzitutto, esprimere empatia, deve avere la capacità di immedesimarsi nel paziente, comprendere le sue esigenze e cercare di fornire le risposte adeguate. Il primo passo per il medico empatico è di astenersi dal giudizio. Il malato va ascoltato attentamente senza pregiudizi riguardo all’aspetto, alle eventuali credenze, ai suoi gusti o banalmente al suo racconto. Non va colpevolizzato e non gli vanno attribuite intenzioni che non ha espresso. Occorre illustrare chiaramente al paziente i tempi di attesa, le modalità in cui sarà seguito durante la permanenza in PS e le modalità di comunicazione dei risultati degli accertamenti eseguiti. Il mostrare interesse riguardo alle necessità di un paziente è certamente il primo passo verso la cura. Per avere un atteggiamento empatico è necessario, quindi, allontanarsi dai modelli di comportamento aggressivi e passivi, molto tipici dei tempi moderni. Quando il rapporto con un paziente o un suo famigliare si deteriora, è essenziale che l’operatore sanitario non cada in eventuali provocazioni, né che subisca passivamente le recriminazioni. È bene che ci sia una risposta educata, che chiarisca come ci si deve prendere cura del paziente secondo i suoi diritti, senza mettere in discussione i propri e assumendo un atteggiamento sia verbale che gestuale rassicurante, privo di preconcetti o di aggressività. La comunicazione assertiva migliora il rapporto e coinvolge il paziente, ne riduce l’ansia e genera una valutazione più realistica delle aspettative dello stesso.
Conclusione
In conclusione, i modelli organizzativi del PS e dell’ospedale sono estremamente importanti nel miglioramento delle sue attività. Ma è soprattutto l’amore disinteressato verso il prossimo e la carità cristiana che devono guidare i comportamenti degli operatori sanitari e dei pazienti (figura 2). La Chiesa ci insegna come i malati debbano essere al centro della nostra attenzione e figure cristiane importanti come quella di Madre Teresa di Calcutta, che ha dedicato la sua intera vita alla cura degli infermi, non possono che essere una fonte di ispirazione. Allo stesso modo, dobbiamo sicuramente migliorare la comunicazione con l’intera popolazione, riguardo all’utilizzo intelligente e appropriato del PS, risorsa non inesauribile, indicando chiaramente quando è corretto andarci, ponendo l’attenzione anche sui possibili tempi di attesa che possono variare in base alla gravità dei sintomi riferiti. Occorre chiarire che se non si viene chiamati nella sala visita è perché il personale è impegnato con un caso più urgente; ciò vuol dire anche mettere da parte il proprio egoismo. Solo così, agendo sull’umanizzazione del medico e del paziente si otterrà l’effetto desiderato: la persona al centro, nella carità cristiana.
Figura 2
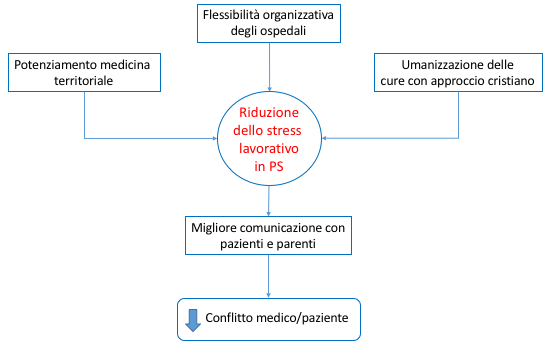
Bibliografia
Bucci S., de Belvis AG., Marventano S., De Leva AC., Tanzariello M., Specchia ML., Ricciardi W., Franceschi F. (2016), Emergency Department crowding and hospital bed shortage: is Lean a smart answer? A systematic review, “European Review for Medical and Pharmacological Sciences”, 2016 oct, 20(20):4209-4219.
De Belvis AG., Bocci MG., Morsella A., Balducci FM., Loconsole L., Angioletti C., Ribaldi S., Cingolani E., Cambieri A., Pennisi MA., Antonelli M., Franceschi F. (2020), Major trauma critical pathway: preliminary results from the monitoring system in the regional network and in a hub center in Rome metropolitan area, “European Review for Medical and Pharmacological Sciences”, 2020 Jul, 24(13):7230-7239.
Frisullo G., Brunetti V., Di Iorio R., Broccolini A., Caliandro P., Monforte M., Morosetti R., Piano C., Pilato F., Calabresi P., Della Marca G. (2020), STROKE TEAM Collaborators. Effect of lockdown on the management of ischemic stroke: an Italian experience from a COVID hospital, “Neurological Sciences” 2020 Sep, 41(9):2309-2313.
Sonis JD., White BA. (2020), Optimizing Patient Experience in the Emergency Department, “Emergency Medicine Clinics of North America”, 2020 Aug, 38(3):705-713.
Tosoni A., Rizzatti G., Nicolotti N., Di Giambenedetto S., Addolorato G., Franceschi F., Zileri Dal Verme L. (2020), Gemelli Against COVID-19 Clinician Team (GAC-19 CT) Study Group. Hospital reengineering against COVID-19 outbreak: 1-month experience of an Italian tertiary care center, “European Review for Medical and Pharmacological Sciences” 2020 Aug, 24(15):8202-8209.
Autori
Marcello Candelli, Università Cattolica del Sacro Cuore (mcandelli@gmail.com)
Francesco Franceschi, Università Cattolica del Sacro Cuore (Francesco.Franceschi@unicatt.it)